|
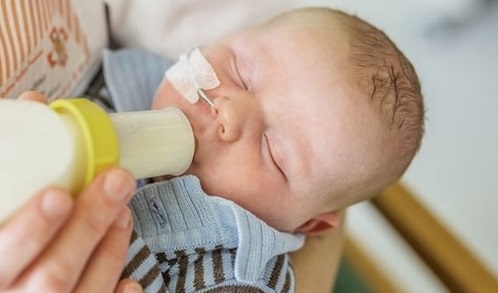
۱. کودکی که فقط شکاف لب دارد،می تواند از سینه ی مادر به راحتی تغذیه کند، به شرطی که سینه در موقعیتی قرار گیرد که اجازه دهد کودک با قسمت سالم لب و لثه آن را محکم بگیرد. ۲. اغلب کودکان مبتلا به شکاف کام، مشکلاتی در تغذیه با شیر مادر دارند،ولی با شیشه به خوبی تغذیه می شوند.با این وجود انگیزه و اراده ی قوی،برخی مادران را در تغذیه ی کودکشان با شیر خشک موفق می سازد. ۳.بچه باید در موقعیت نسبتاً قائم یا در خمیدگی بازوی غذا دهنده قرار گیرد و یا به زانوی غذا دهنده تکیه داده شود یعنی در وضعیت نشسته قرار گیرد.در این صورت کودک و غذا دهنده به صورت چهره به چهره قرار می گیرند. |
۴.سر شیشه باید بر خلاف بافت های آسیب دیده قرار گیرد و نه در قسمت باز شکاف. اگر شکاف مرکزی است، سر شیشه باید نزدیک قسمت هایی از حفره ی دهان که لبه های سالم شکاف هستند،قرار گیرد و نه اینکه نزدیک وسط باشد. در یک شکاف کام دو طرفه و عریض، جایگاه سر شیشه باید بین گونه و لثه باشد.
۵.از سر شیشه های نرم استفاده کنید و یا اینکه سر شیشه ی کودک را چندین بار در آب بجوشانید.
۶. شکاف سر شیشه باید به اندازه ای باشد که وقتی شیشه را وارونه میکنیم، قطرات شیر فرو افتند ولی شیر با سرعت از آن خارج نشود.می توانید به کمک یک تیغ تیز یک شکاف صلیبی شکل در سر شیشه ایجاد کنید.
۷.تغذیه را در فواصل منظم ۵ تا ۸ دقیقه ای متوقف کنید تا بچه آروغ بزند.
۸.تغذیه باید حدود ۲۰ تا ۳۰ دقیقه طول بکشد تا مطمئن شوید که بچه کالری لازم را دریافت کرده است.
۹.اوایل ممکن است شیر از بینی کودک خارج شود ولی اگر بچه در موقعیت های شرح داده شده قرار بگیرد به مرور زمان خروج شیر از بینی کاهش می یابد.
۱۰.یکی از اهداف تغذیه،برقراری ارتباط،پرورش و همبستگی بین مادر و کودک است.لازم است در هنگام تغدیه ی کودکتان با او صحبت کنید، نوازشش کنید و برای او آواز بخوانید.
۱۱.بعضی از نوزادان ممکن است علاوه بر شکاف کام، مشکلات عصب شناختی هم داشته باشند.اگر نکات و وسایل شرح داده شده در بالا مشکلات تغذیه ای را حل نکردند، لازم است سریعاً با پزشک کودک خود در این رابطه صحبت کنید.
بعضي كودكان مبتلا به شكاف كام و لب،مي توانند مشكل مكيدن پيدا كنند،چون هوا از طريق شكاف به داخل دهان نشت مي شود(خارج مي شود)
هر چه شكاف در كام وسيع تر باشد،بچه مشكل بيشتري جهت ايجاد ساكشن براي مكيدن شير پيدا مي كند.
به نظر ميرسد كه آنها خوب مك مي زنند ولي تلاش بيشتري نياز دارند و اين ممكن است باعث خستگي آنها شده و به ميزان كافي وزن اضافه نكنند.
اين مشكل به كمك پرستار كودك مي تواند حل شود و كمك موفقيت آميزي براي اين مسئله باشد.
شما مي توانيد از طريق شيشه يا پستان به بچه شير دهيد.
مصرف شير از طريق پستان مادر مشكل،ولي امكان پذير است فقط كودك ممكن است نياز به شير اضافه تر از شيشه مخصوص داشته باشد كه اين شير اضافي هم مي تواند از شير مادر يا شير مصنوعي باشد.
اگر از شيشه شير مي دهيد توصيه مي شود از سر پستانك مخصوص كه نرم تر است استفاده كنيد و شيشه را كمي فشار دهيد تا كودك راحت تر شير را بمكد و هرگاه بچه استراحت مي خواهد شما بايد با فشار دادن،شيشه را متوقف كنيد. اين كار "شير خوردن با كمك" است.
نوزادان معمولاً با لب هايشان اطراف پستانك را گرفته و چانه خود را پايين و بالا مي برند تا پستانك را روي سقف دهان خود فشار داده و از خلاء پشت سقف دهان،شير را به داخل بمكند.سپس شير مكيده شده، بلعيده مي شود. هنگامي كه شير را مي بلعند، لوله تنفسي (تراشه) آنها بسته مي شود، لحظه كوتاهي تنفس متوقف مي شود تا شير را به داخل لوله غذايي(مري) فرستاده و دوباره شروع به مكيدن مي كنند.
شكاف لب مانع بسته شدن كامل دهان در اطراف نوك پستان مي شود.شكاف كام مانع ايجاد خلاء كامل در عقب دهان مي شود، بنابراين شير به داخل دهان مكيده نشده و فضاي دهان و بيني از هم جدا نمي شوند.
اين نوزادان به نظر مي رسد كه خوب مك مي زنند ولي نميتوانند شير را به داخل دهان بمكند. بنابراين شير خوردن آن ها طولاني شده و به دفعات مكرر تكرار مي شود، كودك خسته شده و ممكن است وزن زياد نكند.
بهتر است كه موقع تغذيه او را تا حد امكان در حالت نشسته كامل نگه داريد.
نوزادان معمولاً عمل مكيدن را انجام داده سپس توقف كرده ،شير را مي بلعند و همزمان نفس خود را نگه مي دارند.مكيدن، بلعيدن و تنفس كردن يك الگوي شير خوردن است.
سر شيشه را در محلي كه شكاف وجود ندارد يا اگر شكاف دو طرفه باشد در يك طرف قرار دهيد. شيشه بايد فشار داده شود و رها شود (بر حسب اينكه ميزان مكيدن نوزاد با چه سرعتي باشد...تقريباً يك فشار در ثانيه) و بايد وقتي نوزاد مكيدن را متوقف مي كند، شما هم توقف كنيد.
اين مهم است كه مشاهده كنيد كه نوزاد چگونه تغذيه مي كند نبايد خيلي فشار داده شود تا مبادا نوزاد نتواند همه شير را بمكد.وقتي نوزاد به اين وضع تغذيه عادت كرد، بايد كودك تغذيه خود را در حدود ۳۰ دقيقه تمام كند. در اين صورت افزايش وزن طبيعي پيدا مي كند.
اصول تغذیه کودک مبتلا به شکاف لب وکام
تغذیه کودک مبتلا به شکاف کام و لب مشکل است و آموزش والدین برای دست یابی به موفقیت در این امر یکی از مهم ترین نقشهای پرستار است.
نارسایی رشد در شیر خواران مبتلا به شکاف لب و یا کام حاصل دشواری های تغذیه آنها قبل از عمل جراحی است.
پس از انجام جراحی اکثر کودکان مبتلا به شکاف کام یا لب بدون ارتباط با سندرم های خاص به سرعت افزایش وزن یافته و به حد ایده آل از نظر قد و وزن نسبت به سن خود دست می یابند.
مایع موجود در دهان از طریق شکاف کام وارد بینی می شود بدین منظور بهتر است شیرخوار را در هنگام تغذیه در آغوش بگیرید ودر وضعیت نشسته به او شیر بدهید تا خطر آسپیراسیون یا خارج شدن شیر از بینی یا ورود شیر به کانال شنوائی را کاهش دهید.
سر پستانکهای عادی برای این کودکان غیر قابل استفاده است زیرا که قادر به تولید مکش نیست، لذا باید تغذیه آنها توسط سر پستانک های خاص یا سایر وسایل انجام گیرد. یکی از این وسایل مورد استفاده در شکاف لب و کام نرسر است که شامل بطری پلاستیکی قابل فشارنده و یک سر پستانک با برش صلیبی است. تغذیه کننده هابرمن وسیله دیگری است که ممکن است در کودکان با مکیدن ضعیف استفاده شود. این وسیله به طور خاصی از یک دریچه و سر پستانک تهیه شده که میزان شیر جاری به نوزاد را تنظیم می نماید و از چوکینگ یا سرفه جلوگیری می کند.
استفاده از سایر سر پستانک ها علاوه بر تغذیه کودک نیازهای مکیدن وی را نیز برآورده می سازد. تکامل عضله به طور خاصی در رشد بعدی تکلم اهمیت دارد. سر پستانک باید طوری در دهان کودک قرار داده شود که توسط کام و زبان تحت فشار قرار گیرد . پستانک های دارای یک برش را باید به طور عمودی در دهان قرار داد تا شیر خوار قادر شود با بستن و باز کردن دهان خود ، جریان شیر را تولید و وقفه نماید.کمک کردن به افزایش قدرت مکیدن ،عضلات صورت را تقویت نموده و به تکامل گفتاری شیرخوار کمک می نماید در صورت استفاده از پستانک به شیرخوار باید یاد داد که در هنگام مکیدن از حرکات شبیه به گاز گرفتن استفاده کند .
علی رغم هر نوع پستانک مورد استفاده ، وارد کردن فشار ملایم و یکنواخت به قاعده شیشه ، احتمال چوکینگ یا سرفه را کمتر می کند . فرد تغذیه کننده نباید به دلیل ترس از خروج شیر از بینی کودک و یا احتمال چوکینگ سر پستانک را از دهان نوزاد خارج نماید . یکی از مواردی که نیاز دارد فورا تغذیه کودک متوقف شود توجه به پیام های صورت کودک است که شامل بالا بردن ابرو ها و چین انداختن بر روی پیشانی است در این موقعیت باید سر پستانک را به آرامی از دهان وی خارج نمود و امکان بلع بدون ناراحتی شیر را برای او فراهم ساخت .این کودکان به دلیل بلع مقدار زیادی هوا ، مکررا نیاز به آروغ زدن دارند .
در صورتی که شیرخوار در تغذیه با سر پستانک دچار مشکل باشد ، استفاده از قطره چکان با انتهای لاستیکی ، آسپتوسرنگ یا وسیله برک ممکن است مفید بوده و امکان تغذیه سالم را فراهم آورد . لوله باید به اندازه کافی بلند بوده تا به قسمت خلفی دهان رسیده و احتمال بر گشت از بینی را کم تر سازد . به این ترتیب شیر به قسمت خلفی زبان ریخته شده و جریان عبور مطابق نیاز کودک توسط پوآر موجود در انتهای دیگر سرنگ یا خود سرنگ کنترل خواهد گشت . در برخی از کودکان به کار گیری قاشق مناسب تر بوده ،به خصوص اگر مواد تغذیه ای قوام غلیظی ( شیر و غلات) داشته باشد .
همچنین می توان تغذیه با پستان مادر را بر حسب تمایل انجام داد. بدین منظور نوک پستان به طور کامل در قسمت خلفی حفره دهان قرار داده می شود و شیرخوار می تواند با حرکت زبان جریان شیر را تسهیل نماید. به هر حال ممکن است در ابتدا نیروی مکیدن موثر جهت تحریک خروج شیر وجود نداشته باشد، بدین منظور استفاده از یک شیر دوش پیش از تغذیه برای تحریک رفلکس خروج شیر مفید است.
تحقیقات نشان داده است تغذیه از طریق پستان علاوه بر کاهش عفونت گوش میانی و عفونت سیستم تنفسی فوقانی حاصل از ایمنی شیر مادر، سبب افزایش حرکات طبیعی عضلات دهان و صورت شده که در تکلم مفید خواهد بود.
علیرغم به کارگیری روش های مورد استفاده، مادر باید تغذیه کودک را هر چه سریع تر شروع کند. این عمل به او کمک می کند تا روش مناسب خود و کودک را شناسایی نموده و تا زمان ترخیص تسلط کافی یابد.
در مرحله آماده سازی برای عمل باید والدین را با برخی از نیازهای فوری، پس از عمل جراحی آشنا کند.
کودکانی که تحت عمل جراحی شکاف لب قرار می گیرند پس از عمل جراحی نباید در وضعیت دمر، حتی در زمان بیداری قرار داده شوند. بنابراین مهم است که برای کاهش تحریک پذیری و مقاومت در برابر هرگونه تغییر در مراقبت متداول،کودک را به خواب در وضعیت پشت یا پهلو عادت داد. در صورت استفاده از مهار کننده آرنج بهتر است قبل از بستری شدن به تناوب برای کودک از آن وسیله استفاده کرد و کودک را همانند روش تغذیه ای پس از عمل جراحی تغذیه نمود. برخی از جراحان قبل از عمل جراحی شکاف کام استفاده از فنجان را توصیه کرده و این روش تغذیه ای را برای پس از عمل جراحی مفید می دانند. آمادگی های پیش از عمل از قبیل مصرف دارو توسط جراح و متخصص بیهوشی تعیین می گردد.
درمراقبت های قبل از عمل شکاف کام با توجه به اینکه کودک نیاز به درمان چند ساله از نظر طبی ،جراحی و گفتار درمانی دارد، لذا مراقبت طویل المدت این کودکان از لحاظ جسمی و روانی برای والدین طاقت فرسا می باشد، بنابراین علاوه بر مراقبت از شیرخوار باید به حمایت روحی و روانی والدین توجه خاصی نماید .
نوزاد دارای شکاف لب خفیف ممکن است قادر به مکیدن پستان یا پستانک ،باشد در صورت وسیع بودن شکاف لب و یا همراهی آن با شکاف کام شیر خوار نمی تواند مکیدن موثر داشته باشد .شکافهای کام یا لب با ایجاد تداخل در وارد آوردن فشار بر روی هاله پستان یا سر پستانک ،مکیدن شیر خوار را کاهش می دهند و تغذیه از طریق پستان یا شیشه شیر را مختل می سازند.
در صورتی که کودک دارای شکاف کام وسیع باشد و با استفاده از وسائل ذکر شده قادر به تغذیه نباشد می توان از لوله بینی -معده ای استفاده کرد.
در صورتی که شکاف کام یا لب جزئی از یک سندرم باشد ، تغذیه کودک باید به آرامی و با دقت صورت گیرد تا باعث انسداد راه تنفسی کودک نگردد.
پس از تغذیه محل شکاف با یک سوآپ کتانی تمیز شود .
جهت کاهش اضطراب والدین وسایل مورد استفاده و هدف از استفاده وسایل بعد از عمل و ظاهر کودک پس از عمل برای آنها توضیح داده شود.
پرستار باید والدین را تشویق کند که بعد از عمل کنار کودک خود حضور داشته باشند تا فرزندشان احساس راحتی بیشتری داشته باشد.
شیرخوار ۴ ساعت قبل از عمل نباید چیزی از راه دهان دریافت کند .
در شروع اگر کودک نتوانست با پستانك معمولي به اندازه كافي تغذيه كند با پستانكی كه نرم تر از نوع معمولي است اين كار را انجام دهيد. سوراخ نوك پستانك را با برش عرضي بزرگ كنيد تا جريان شير افزايش یابد و تغذيه آسان تر شود. بهترين راه اين است كه دفعات تغذيه را زياد و مقدار تغذيه را كم كنيد. شير و ديگر باقيمانده های غذا را با ترغیب کودک به نوشیدن آب از بطری و یا با یک پارچه مرطوب تميز نمود. مصرف غذاي جامد مي تواند برای كودك مبتلا به شكاف در سنی که برای كودك سالم مشكل ايجاد نمي كند (در حدود شش ماهگي) ایجاد مشكل نماید. اگر كودك قادر به وزن گیری کافی نمی باشد يا در تغذيه مشكل دارد با کارشناس تغذيه تماس بگيريد.
بهترین زمان برای شروع غذای کمکی برای شیرخوار پایان سن ۶ ماهگی است زیرا :
۱- شیرمادر بعد از شش ماهگی به تنهایی قادر به رفع نیازهای غذایی کودک نیست چون در این سن وزن شیرخوار بیش از دو برابر وزن تولد می شود.
۲- دستگاه گوارش شیرخوار در حوالی شش ماهگی برای پذیرش غذای جامد آمادگی لازم را پیدا می کند و شیرخوار قادرست غذای نیمه جامد را در دهان به حلق هدایت کند و بلع را کامل انجام دهد.
۳- ذخیره آهن بدن در این سن به حداقل می رسد.
۴- شیرخوار توانایی نشستن و برداشتن تکه های غذا را پیدا می کند.
اگر غذای کمکی قبل از ۶ ماهگی شروع شود موجب بروز مشکلات زیر خواهد شد:
۱- افزایش احتمال ابتلا به اسهال، زیرا دستگاه گوارش شیرخوار هنوز آمادگی لازم برای پذیرش غذای نیمه جامد را پیدا نکره است.
۲- کاهش تولید و ترشح شیر بدلیل کاهش زمان مکیدن و کم بودن حجم معده شیرخوار که منجر به ابتلای شیرخوار به سوء تغذیه و رشد ناکافی می شود.
۳- بروز حساسیت بخاطر بازبودن فواصل بین پرزهای روده که موجب ایجاد واکنش بدن نسبت به هر ماده غذایی جدید حتی به مقدار کم می شود.
اگر غذای کمکی دیر تر از ۶ ماهگی شروع شود موجب بروز مشکلات زیر خواهد شد:
۱- کندی یا توقف رشد
۲- اشکال در پذیرش غذا توسط کودک
۳- به تعویق افتادن یادگیری عمل جویدن
خصوصیات غذای کمکی مناسب:
۱- با حجم کم داراری انرژی بیشتری باشد تا بتوان به دفعات از آن استفاده کرد.
۲- نرم بوده و هضم آن آسان باشد.
۳- کاملاً پخته باشد و از مواد نیم پخته در آن استفاده نشود.
۴- قابل تهیه به روش ساده، در دسترس، ارزان و متناسب عادات غذایی خانواده باشد.
۵- اصول بهداشتی در تهیه آن رعایت شود و تازه باشد.
اصول زیر راباید درتغذیه تکمیلی رعایت کرد:
۱- قبل از تهیه غذا باید دستها به خوبی با آب و صابون شسته شود و سبزیجات ضدعفونی شده باشد.
۲- قبل از یکسالگی باید تغذیه کمکی بعد از شیرمادر به شیرخوار داده شود ولی در سال دوم زندگی ابتدا غذای کمکی و سپس شیر به وی داده شود.
۳- چون شیرخوار قرار است در خوردن غذا شرکت کند قبل از صرف غذا باید دستهای او هم شسته شود.
۴- همیشه از یک نوع ماده ساده شروع شود و کم کم به مخلوط چند نوع تبدیل گردد.
۵- از یک قاشق مرباخوری شروع شده و به تدریج به میزان آن اضافه شود.
۶- بین اضافه کردن مواد غذایی مختلف۷-۵ روز فاصله باشد تا دستگاه گوارش کودک به ماده غذایی جدید عادت کند و اگر ناسازگاری با یک ماده وجود دارد شناخته شود.
۷- در شروع غذاها باید نسبتاً رقیق باشد و سپس غلظت آنها به تدریج اضافه شود.
۸- بهتر است غذای شیرخوار هر روز بطور تازه تهیه و مصرف گردد و در ظرف در دار در یخچال نگهداری شود.
۹- تنوع در غذای کودک رعایت شود.
۱۰- اضافه کردن یک قاشق مرباخوری روغن مایع ( ترجیحاً روغن زیتون) به سوپ یا پوره شیرخوار به ویژه برای کودکانی که خوب وزن نمی گیرند توصیه می شود.
۱۱- هیچگاه به زور کودک را وادار به تمام کردن غذا نکنید و اجازه بدهید خودش تصمیم بگیرد که چقدر غذا بخورد.
۱۲- همزمان با شروع غذای کمکی، کمی آب جوشیده سرد شده به کودک بدهید تا تشنگی او برطرف شود.
۱۳- قبل از یکسالگی از اضافه کردن نمک و هرگونه چاشنی و ادویه به غذای کودک خودداری کنید.
۱۴- دفعات تغذیه در ۶ ماهگی از ۱ بار شروع و بتدریج به ۳ مرتبه در روز افزایش یابد در ۸ ماهگی به ۴ تا ۵ بار در روز برسد و در ۱۲-۱۱ ماهگی به ۶ بار در روز برسد.
۱۵- از پایان دوازده ماهگی باید کودک غذای سفره خانواده را بخورد و غذای اضافی هم در برنامه او وجود داشته باشد.
۱۶-شروع غذا بهتر است با لعاب برنج و فرنی باشد سپس شیربرنج و حریره بادام و بعد سوپ شروع شود.در تهیه سوپ ابتدا از مواد ساده مثل هویج و جعفری و برنج استفاده می نماییم و کم کم آنرا تغییر می دهیم و از ۸ ماهگی گوشت و حبوبات اضافه می شود. در مورد حبوبات عدس و ماش ترجیح دارد.
۱۷- آب میوه ترجیحاً آب سیب و هویج و انگور می تواند از ماه هفتم، هشتم آغاز شود. ضمناً از انواع میوه جات می توان در منزل کمپوت تهیه کرد و به شیرخوار داد.
به طور کلی تا یکسالگی باید از دادن مواد زیر به شیرخوار خود داری شود:
عسل-شیرپاستوریزه گاو- سفیده تخم مرغ- شکلات- میگو- فلفل، نمک و ادویه جات- ترشی ها- نوشابه های گازدار- تنقلات
از حبوبات: لپه و نخود
از سبزیها : اسفناج و کلم
از میوه ها:کیوی، آلبالو، گیلاس و خربزه
در مورد استفاده از شیرگاو در تهیه غذاها قبل از یک سالگی بهتر است به میزان خیلی کم صورت گیرد.
در مطالب گذشته درمورد تغذیه دوران بارداری، دوران شیردهی و تغذیه ۶ ماه اول زندگی كودك صحبت كردیم. شروع تغذیه كودك با غذاهای جامد یكی از مهمترین دغدغه های مادران شیرده است، تا زمانی كه كودك تنها شیرمادر می خورد، اطمینان كامل وجود دارد كه كلیه نیازهایش تامین می شود، ولی زمانی كه باید مادر غذا دادن به كودك را شروع كند، همیشه نگران است كه چه چیزی به كودك بدهد تا همچنان خوب رشد كند.
دو سال اول زندگی كه مشخصه آن رشد و تكامل سریع فیزیكی است، زمانی است كه بسیاری از تغییرات، تحت تأثیر دریافت مواد مغذی می باشند. نوزادان سالمی كه با كفایت بالای موادمغذی، تغذیه می شوند، انرژی كافی برای یادگیری و پاسخ دادن به محرك های محیط را دارند و همین امر سبب می شود تا والدین با آنها ارتباطی عاطفی تر داشته باشند.
همانطور كه مشخص گردید، تغذیه انحصاری با شیرمادر در ۶ ماه اول زندگی برای رشد و تكامل كودك از اهمیت ویژه ای برخوردار است. اما از سن ۶ ماهگی به بعد، شیرخوار علاوه بر شیرمادر به غذاهای سالم، مناسب، كم حجم و پرانرژی نیاز دارد. این غذاها در شروع، غلظتی كمی بیشتر از شیرمادر دارند و به تدریج بر مقدار، غلظت و تنوع آنها افزوده می شود. البته در این مدت هم هنوز غذای اصلی شیرخوار، شیرمادر است. اما فقط و به طور انحصاری شیرمادر غذای وی نمی باشد، بلكه با استفاده از یك روش صحیح می باید مصرف غذاهای كمكی را آغاز نمود.
زمان شروع غذای جامد
بهترین زمان شروع تغذیه تكمیلی نوزاد، زمانی است كه كودك به خوردن غذای سر سفره علاقه نشان می دهد و بهترین زمان از ۴ تا ۶ ماهگی است. كودك دهان را به حالت جویدن تكان می دهد و حركت زبانش تغییر می كند و در سن شش ماهگی دست دراز كرده و تمایل دارد كه غذای والدین را بگیرد.
دلیل شروع غذای كمكی این است كه از سن ۶ تا ۹ ماهگی كودك به منابع آهن احتیاج دارد و از سن ۸ تا ۹ ماهگی شیر مادر دیگر انرژی مورد نیاز كودك را تأمین نمی كند. اگر در فاصله ۹ تا ۱۲ ماهگی غذای جامد را شروع نكنید، در آینده كودك دچار مشكلات زیادی در زمینه قبول غذاهای جامد خواهد شد و اگر كمتر از ۳ ماهگی به كودك غذای جامد بدهیم، خصوصاً اگر سابقه آلرژی در خانواده باشد، احتمال ایجاد آلرژی غذایی در كودك بسیار زیاد می شود.
حتی در بعضی موارد امكان دارد كه غذای كمكی را از سن ۳ ماهگی شروع كنیم، زمانی كه كودك حتی پس از خوردن شیر هم گرسنه بنظر می رسد و یا رشد كودك با خوردن شیرمادر در حد كافی نیست. دراین زمان نباید سعی كنیم كودك را با شیر خشك سیر كنیم زیرا با خوردن شیرخشك كم كم علاقه اش را به خوردن شیرمادر از دست می دهد.
پس كلیه این مطالب بیان می دارد كه بر اساس تمایل و علاقه نوزاد تغذیه تكمیلی را شروع كنیم، نه در زمان و ساعت مشخص.
اصول تغذیه تكمیلی
- حتماً از موادی استفاده شود كه بعدها در سفره خانواده وجود دارد.
- بعد از تغذیه شیرخوار با شیرمادر، غذای كمكی به او داده شود و هرگز قبل و یا در فواصل تغذیه با شیرمادر از غذای كمكی استفاده نشود.
- از یك نوع ماده غذایی ساده شروع شود و كم كم به مخلوطی از چند نوع افزایش یابد.
- از یك قاشق مرباخوری شروع و به تدریج بر مقدار آن اضافه شود( به استثنای زرده تخم مرغ كه به اندازه یك نخود شروع می شود).
- موادغذایی چه از نظر نوع و چه از نظر مقدار، باید به تدریج به غذای شیرخوار اضافه شود.
- بین اضافه كردن موادغذایی مختلف ۵ تا ۷ روز فاصله باشد تا شیرخوار اول به یك غذا عادت كند، بعد غذای جدیدی به او داده شود. این كار باعث می شود كه اگر ناسازگاری به یك ماده غذایی وجود داشته باشد شناخته شود و دستگاه گوارش شیرخوار نیز فرصت می یابد كه به موادغذایی عادت كند.
- در شروع، غذاها باید نسبتاً رقیق و غلظت آنها كمی بیشتر از شیرمادر باشد و به تدریج بر غلظت آنها افزوده گردد. این كار به یادگرفتن عمل جویدن كمك می كند.
- تنوع در غذاهای كمكی رعایت شود.
- غذاهای سرخ شده به كودك ندهد.
- اگر كودك تمایل داشت بجای سبزیجات میوه های شیرین را شروع كنید. البته بهتر است ترتیب دردادن مواد غذایی رعایت شود، ولیكن به علایق كودك اهمیت دهید.
- هیچ گاه كودك را با غذا تنها نگذارید، چون امكان دارد موجب خفگی او شود.
- به غذای شیرخوار شكر زیاد یا نمك اضافه نكنید، زیرا حساسیت نوزاد به طعم ها با بزرگسالان متفاوت است.
چگونه غذا دادن به كودك را شروع كنیم؟
بهتراست غذای كودك را با لعاب برنج شروع كنید. مزیت برنج این است كه خیلی كم حساسیت زاست و تقریباً نشاسته خالص است، از این رو معده كودك براحتی آنرا هضم می كند. برای اولین بار، نیم تا یك ساعت پس از شیرخوردن، لعاب برنجی تهیه كنید كه كمی غلیظ تر از شیر مادر باشد و با قاشق مناسب اندازه دهان كودك یك قاشق لعاب برنج به او بدهید. در روزهای بعد به مرور حجم و غلظت این غذا را اضافه كنید و براساس تمایل كودك به او غذا بدهید.
پس از دو هفته غذای دوم یعنی فرنی را شروع كنید. برای تهیه فرنی از شیر پاستوریزه و نشاسته استفاده كنید و غذای دوم فرنی است. از آخر ماه هفتم سوپ را شروع كنید.
باید توجه داشته باشید كه غذای كمكی نوزاد باید، با حجم كم دارای بیشترین انرژی باشد یعنی غذای كودك نباید رقیق باشد، چون حجم معده كودك كم است و باید در كمترین حجم، بیشترین انرژی را داشته باشد. غذای او باید نرم باشد، ولی سعی كنید در مرحله شروع سوپ، فقط سبزیجات كاملاً پخته را با چنگال نرم كنید، چون اگر همیشه غذا له شده باشد كودك در یادگیری جویدن مشكل پیدا می كند. از مواد غذایی استفاده كنید كه بطور معمول در غذای خانواده وجود دارد.
باید غذای كودك را یك بار در روز تهیه كنید و پس از رسیدن به حرارت مناسب و له كردن قطعه های درشت، به كودك بدهید. بقیه غذا را در یخچال نگهداری كنید و در زمان مناسب گرم كرده، به او بدهید.
نحوه شروع و ادامه غذای كمكی:
غذای كمكی با فرنی آرد برنج شروع می شود (حساسیت شیرخوار به برنج كمتر است تا گندم). سپس در هفته دوم می توان حریره بادام را به رژیم غذایی كودك افزود. در دو هفته آخر ماه هفتم می توان سوپ را به رژیم غذایی نوزاد افزود كه این سوپ حاوی گوشت بدون چربی ( كه به ترتیب اولویت و ارجحیت شامل گوشت گوسفند، مرغ و گوساله می باشد)، برنج و هویج است. سپس هر ۳ روز یك بار، یك نوع سبزی به سوپ اضافه گردد؛ مانند جعفری، گشنیز، لوبیا سبز، كدوسبز، كرفس و... . ولی باید توجه داشت كه سبزی در آخرین لحظات پخت سوپ، اضافه شود و اسفناج هم تا یك سالگی به سوپ اضافه نگردد. نباید به سوپ نمك، شكر یا چاشنی افزود. در ماه هشتم زرده تخم مرغ به رژیم غذایی شیرخوار اضافه می شود. ( تا زیر یك سال از مصرف سفیده تخم مرغ توسط كودكان اجتناب شود) . در این زمان كم كم می توان از سبزی های نشاسته ای مثل سیب زمینی، كدو حلوایی و نخود فرنگی نیز در سوپ استفاده كرد( به فاصله هر ۳ روز). در دو هفته دوم ماه هشتم، ماست نیز داده می شود. بعلاوه از پوره های سیب زمینی و هویج نیز می توان استفاده كرد. در ماه نهم در هفته اول می توان از حبوبات نیز در سوپ شیرخوار استفاده كرد . مصرف حبوبات از عدس و ماش كه هضم آسان تری دارند، شروع می شود. در مورد لوبیا چیتی و لوبیا قرمز بهتر است از قبل آنها را خیس كرده، پوستشان را جدا نموده و بعد از پختن به سوپ اضافه نمود. اضافه كردن كره یا روغن مایع به سوپ برای شیرخوارانی كه خوب وزن نمی گیرند، توصیه می شود. در دو هفته آخر ماه نهم، آب میوه را نیز می توان شروع كرد( كیوی، توت ها، خربزه، آلبالو و گیلاس به علت ایجاد حساسیت درشیرخوار، تا یك سالگی توصیه نمی شود). در دو هفته اول ماه دهم می توان از خود میوه استفاده نمود( پوست و هسته جدا شده و با پشت قاشق نرم گردد) و در دو هفته دوم ماه دهم، می توان از سبزی های سبز نیز در سوپ استفاده نمود ( هر بار یك نوع سبزی افزوده شود) . توجه نمایید كه میوه ها و سبزی ها جزء غذاهایی هستند كه در اواخر سال اول توصیه می شوند( بعد از دیگر گروه های غذایی)، چرا كه كالری آنها نسبت به دیگر گروه های غذایی كمتر است. در دو ماه دیگر نیز با توجه به اشتهای كودك از انواع سوپ، كته و پوره می توان استفاده نمود.
به خاطر داشته باشید كه در این ۶ ماه دوم سال اول، تغذیه با شیرمادر به طور مكرر و برحسب تقاضا و تمایل شیرخوار در تمام شبانه روز وقبل از هر وعده غذای كمكی باید مورد توجه قرار گیرد.
به طور كلی در كودكان زیر یك ساله از دادن غذاهای زیر اجتناب گردد:
شیرگاو- سفیده تخم مرغ- انواع توت ها- كیوی- گیلاس- آلبالو- بادام زمینی- پنیر- شكلات- میگو- فلفل- ادویه- ترشی- نمك- نوشابه های رنگی گازدار- لپه و نخود- عسل- اسفناج- كلم- قهوه و چای- آجیل- سوسیس- ذرت- دانه انگور- دانه كشمش.
شکاف لب نوعی ناهنجاری مادرزادی است که در دو حالت منفرد و همراه با شکاف کام مجموعا ۳/۲ناهنجاری های اصلی صورت را تشکیل میدهد این ناهنجاری ها به دو صورت غیر سندرومی و سندرومی وجود دارد که در حالت سندرومی این نا هنجاری جزئی از یک بیماری می باشد
بروز این ناهنجاری مشکلات فراوانی از نظر تغذیه ای، تکلم وعملکرد و...پدید می آوردو علاوه بر آن مشکلات فراوانی از نظر روحی-روانی و مالی برای والدین بوجود می آورد.شكاف كام و لب تغذيه كودك را دچار اختلال می كند اما تغذیه را غير ممكن نمي سازد.
تولد یک نوزاد جدید احساس های خوشحالی، غرور و گاهی اوقات ترس را برای خانواده به دنبال دارد. زمانی که نوزاد مشکل پزشکی داشته باشد برای خانواده احساس نامطلوبی به وجود می آید. خانواده نگران هستند از اینکه چه کسی به بچه ما کمک خواهد کرد؟ ونوزاد ما چه مسیری را باید طی کند؟
هدف تیم شکاف کام و لب کمک در پرورش بچه هایی با رشد و تکامل طبیعی و دارای بهترین تصویر مثبت از خود، چهره ی جذاب، شنوایی سالم، صحبت قابل فهم و دندان های سالم است. این تیم در طی دوران کودکی و نوجوانی باعث پیشرفت عملکرد اجتماعی فرد در بزرگسالی یکی از اساسی ترین نیازهای نوزاد تغذیه می باشد و یکی از مشکلات کودکان دارای شکاف کام و لب اختلال در تغذیه آنها می باشد که والدین باید در جهت رفع آن اقدام نمایند. می گردد.
كودك شما بايد به منظور رشد ونمو وبه منظور شروع ترميم شكاف، وزن گیری مناسب داشته باشد. مشكلات اصلي تغذيه در اين كودكان، مشكلات مكيدن و عبور شير از طريق بيني است.
این مطالب به شما راهنمایی ها و اطلاعاتی در باره ی تغذیه ی نوزاد متولدشده تان با شکاف لب ،کام یا هر دو خواهد داد .
مزایای شیرمادر:
۱- شیرمادر به تنهایی می تواند از لحظه اول تولد تا پایان ۴ ماهگی ، تمام نیازهای غذایی شیرخوار را برای رشد طبیعی او تامین کند. حتی در هفته اول تولد که هنوز جریان عادی شیر برقرار نیست ، نوزاد نیازی به غذا یا آشامیدنی دیگری نداردو همان شیر برای رشد طبیعی او کافی است.
۲- آغوز یا کلستروم یا شیر روزهای اول که زردرنگ و غلیظ است ، حاوی مواد مفید و ارزنده ای می باشد که اولین و بهترین واکسن برای حفاظت کودک برضد بیماریهای عفونی است.
۳- سلولهای زنده و مواد مختلف ضد عفونی شیر مادر با غلظت بیشتر در آغوز موجود است و دارای خاصیت از بین بردن میکروبها و ویروسها است ودر نتیجه احتمال ابتلای شیرخوار را به بسیاری از عفونتهای گوارشی وتنفسی کاهش می دهد و درصورت بروز بیماری ، احتمال مرگ و میر بمراتب در شیرخواری که از شیرمادر تغذیه می کند کمتر است .
۴- در ماههای اول تولد که شیر خوار بیش از سایر مواقع درمعرض خطر است ، شیرمادر او را از ابتلا به بسیاری از بیماریها حفظ می کند. تغذیه با شیرمادر احتمال مرگ در اثر بیماریهای اسهالی را به شدت کاهش می دهد و از ابتلاء به عفونتهای گوش میانی و عفونتهای حاد دستگاه تنفسی و مرگ ومیر ناشی از آن می کاهد.
۵- میزان ابتلاء به آسم ، اگزما و انواع الرژی در شیرخوارانی که از شیرمادر استفاده می کنند بسیار کمتر است ، لذا در خانواده هایی که پدر یا مادر یا یکی از افراد خانواده مبتلاء به بیماری آلرژیک است ، تغذیه با شیرمادر باید تغذیه انتخابی باشد زیرا استفاده از هر نوع شیر دیگر زیان آور و زمینه ساز آلرژی دورانهای بعدی زندگی خواهد بود.
۶- در شیرخوارانی که از شیر مادر تعذیه می کنند ، مشکل افزایش کلسترول خون در بزرگسالی و بالا رفتن خطر ابتلاء به بیماری قلبی – عروقی به علت سوخت و ساز کلسترول ، کمتر است .
۷- چربی و پروتئین شیرمادر بهتر از چربی و پروتئین دیگر انواع شیرها هضم و جذب می شود . به همین دلیل قولنج ، جمع شدن گاز ، استفراغ و حساسیت به پروتئین در این شیر خواران کمتر مشاهده می شود.
۸- ترکیب شیر مادرهمراه با رشد شیرخوار تغییر پیدا میکند. چربی شیرمادر در شروع هر وعده شیردهی کمتر است و سپس میزان آن تدریجاً بیشتر می شود. این تغییرات کمک بزرگی به رفع تشنگی و همچنین سیر نگهداشتن بچه می کند.
۹- به سبب اختلاف در ترکیب چربی شیرمادر ، شیرخوار پرخوری نمی کند و کمتر چاق می شود. چاقی این دوران ، زمینه ساز عوارض قلبی - عروقی ، مفصلی و بیماری قند در بزرگسالی است.
۱۰- به علت وجود آب کافی درشیرمادر ، تشنگی نوزاد برطرف می شود واز سوی دیگر اشتهایش تحریک می گردد و نیازی به دادن آب یا آب قند ، حتی در مکانهای بسیار گرم وخشک ، نیست .
۱۱- شیرخواران بیمار چون اشتهای کمتری دارند ، به یک ماده سهل الهضم ومغذی نیازمند هستند . شیرمادر می تواند این نیاز را کاملاً تامین کند.
۱۳- شیرمادر به تنهایی تا ۳/۱ انرژی و مواد مغذی مورد نیاز کودک در سال دوم زندگی را تامین می کند ، پس بهتر است تا ۲ سالگی از شیرمادر همراه با غذای خانواده استفاده شود.
۱۴- میزان املاح و پروتیئن شیرمادر به حدی است که به کلیه های نوزاد که هنوز کامل نشده اند ، صدمه ای وارد نمی کند.
۱۵- شیرمادر پاکیزه ، دارای درجه حرارت مناسب و عاری از آلودگی میکروبی است.
۱۶- برای نوزاد نارس و کم وزنی که قادر به مکیدن سینه مادر نیست ، شیرمادرش – بویژه آغوز – به خاطر داشتن ترکیب مناسب با موقعیت چنین نوازدی ، باید با قطره چکان ویا قاشق چایخوری به او داده شود. این عمل از بروز بسیاری از بیماریهای عفونی و مرگ و میر ناشی از آن که در این نوزادان شایع است ، پیشگیری می کند. تماس بدنی مادر و نوزاد در بهبود رشد و تکامل نوزادان نارس و بیمار نقش حیاتی دارد.
۱۸- جذب کلسیم شیرمادر به سبب غلظت مناسب آن در شیرمادر بهتر انجام می شود. در نتیجه کمبود کلسیم در شیرخواردان شیرمادر خوار کمتر دیده شده است.
۱۹- بدلیل وجود خواص ویژه ای جذب آهن شیرمادر بمراتب بهتر صورت می گیرد و نیازی به دادن قطره آهن تا شروع غذای تکمیلی نیست .
۲۰- اسهال در شیرمادر خواران بمراتب کمتر است و نیز به سبب نوع مدفوع ، سوختگی ناحیه تناسلی کمتر دیده می شود.
۲۱- چون تعداد دفعات ابتلاء به بیماری در شیرمادرخواران کمتر است ، نیازی به بستری شدن در بیمارستان و جدایی عاطفی نیز کمتر پیش می آید.
شكاف لب: در اين موارد بايد به مادر تفهيم كرد كه نوزاد طبيعي است و شيردادن به اومثل كودكان طبيعي مي باشد. به طورمعمول پستان مادر شكاف لب را پركرده ومكيدن، خوب پيش مي رود. مادر درحالي كه سينه ي خود را داخل دهان طفل قرارداده، مي تواند انگشت خود را داخل شكاف گذاشته تا نيروي مكش توسط طفل اعمال شود ( انگشت مادر حتماً بايد با آب و صابون شسته شده باشد). اين مسئله كه طفل را تشويق به مكيدن كنيم تا عضلات چانه و فك تقويت شود اهميت زيادي دارد. چنان چه نيروي مكش مؤثرنبود مادر مي تواند شيرخود را بدوشد و با قطره چكان يا وسايل ديگر به نوزاد بخوراند. درمواردي از وسايل مخصوص براي نوك سينه مي توان استفاده كرد.
شكاف كام: درشكاف كام بلع نرمال است. اگر شكاف باريك و محدود به كام نرم باشد، نوزاد قادراست ازكام سخت كه در جلوتر قرارگرفته است براي مكيدن نوك سينه استفاده كند ولي اگر شكاف در قسمت كام سخت باشد شيردهي مشكل ترصورت مي گيرد.و بهتر است وضعيت شيرخوار در هنگام تغذیه به حالت نيمه نشسته باشد.
در مواردي كه شكاف كام بسيار وسيع باشد مي توان شيرمادر را دوشيد و در شيشه هايي با سرشيشه ي مخصوص به شيرخوار داد.
نارسایی رشد در شیرخواران مبتلا به شکاف کام ولب حاصل دشواری و سختی در تغذیه آنها قبل از عمل جراحی است پس از عمل اکثرا رشد کافی پیدا کرده و وزن می گیرند و وزن آنها به حد ایده آل می رسد . شکاف های کام یا لب با ایجاد اشکال در وارد آوردن فشار بر روی هاله ی پستان یا سر پستانک مکیدن شیر خوار را کاهش می دهندو تغذیه را مختل می کنند .اگر چه نوزاد قادر به مکیدن است ولی حرکات دهان شیر خوار قادر به ایجاد قدرت مکیدن کافی و ایجاد فشار لازم جهت خروج شیر از سینه مادر یا شیشه نمی باشد.
شکاف کام بیش از شکاف لب تغذیه را دچار مشکل می کند. عدم اتصال و پیوستگی بین اپی گلوت حلق و کام نرم باعث می شود که کودک نتواند بین تنفس و تغذیه هماهنگی ایجاد کند و در نتیجه شیر به بینی وارد می شود
انواع شیر دادن : ۱- شیر پستان ۲- شیر شیشه
شیر پستان – تغذیه کودکان با شیر مادر موجب حفاظت آنها در برابر عفونت گوش میانی می شود. تغذیه شیر خوار با پستان امکان پذیر بوده ودر بسیاری از موارد ازتغذیه با بطری موفق تر بوده است.
بدین منظور نوک پستان به طور کامل به سمت خلفی حفره دهان هدایت می شود تا شیر خوار با حرکت زبان نوشیدن شیر را تسهیل نماید .به هر حال ممکن است در ابتدا نیروی مکیدن موثر جهت تحریک خروج شیر وجود نداشته باشد. بنابراین استفاده از یک شیر دوش پیش از شیردهی جهت تحریک خروج شیر مفید است.
اگر نوزاد با اشکال مک زدن مواجه است می توان فضای شکاف را با انگشت یا خود پستان پر کرد قبل از شیر دادن بهتر است مادر پستان را ماساژ دهد تا شیر به نوک پستان آمده و به راحتی به دهان نوزاد وارد شود.بهتر است نوزاد هنگام تغذیه در یک وضعیت نشسته قرار گیرد که عمل بلع آسانتر انجام شود و از خروج شیر از بینی جلوگیری شود .
تغذیه با شیر مادر از طریق پستان نباید بیش از ۱۰ دقیقه طول بکشد و در مواردی که تغذیه پستانی برای فعالیت و رشد نوزاد کافی نباشد باید از شیشه های مکمل استفاده کرد .
اگر شیر دادن با پستان به نوزاد مشکل بود می توان از وسیله ای به نام پمپ استفاده کرد پمپ شیشه اجازه می دهد بچه تغذیه کامل داشته باشد و شیر جمع آوری شده جوشانده شود و بعدا استفاده گردد . پمپ سینه سبب تحریک مکانیسم ترشح شیر می شود حتی زمانی که بچه به پستان مک نزند
شیر بطری – استفاده ازسر پستانک های عادی برای این کودکان غیر قابل استفاده است زیرا قادر به تولید مکش نیستند لذا تغذیه آنها باید توسط سر پستانک ها ی خاص یا سایر وسایل انجام شود.
انواع و اقسام شیشه و پستانک برای این منظور وجود دارد . شیشه های فشاری یکی از انواع آن هستند که به راحتی شیر به داخل دهان نوزاد وارد می شود و انرژی بچه تلف نمی شود.
برخی وسایل برای تغذیه نوزادان مبتلا به شکاف کام وجود دارد . یکی از این وسایل نرسر است که شامل بطری پلاستیکی قابل فشارنده و یک سر پستانک با برش صلیبی است .

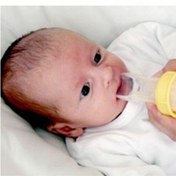
سرپستانک بطری دیگری به نام پیجن برش Y مانند داشته و برای آنکه حفره دهان را به طور کامل پر کند مختصری بزرگتر و گردتر از سر پستانک های معمولی است .
وجود دریچه ی یک طرفه از برگشت شیر به بطری جلوگیری کرده و بلع هوا را به حداقل می رساند.استفاده از انواع سر پستانک خاص علاوه بر تغذیه کودک نیازهای مکیدن وی را بر آورده می کند. در این موارد سر پستانک باید طوری در دهان قرار داده شود که توسط کام و زبان تحت فشار قرار گیرد. علی رغم نوع پستانک وارد کردن فشار ملایم و یکنواخت به قاعده ی شیشه احتمال خفگی یا سرفه را کمتر می کند .
تغذیه شیشه ای با تغذیه کننده هابرمن


تغذیه کننده ی هابرمن در کودکان با مکیدن ضعیف استفاده می شود این وسیله از یک دریچه و سر پستانک تهیه شده که میزان شیر جاری به نوزاد را تنظیم می کند و از خفگی یا اوق زدن جلوگیری می کند .
بطری را سرهم کنید وآن را با شیر پستان یا شیر خشک طبق دستور العمل راهنما پر کنید.
هر نوزاد به ازای هر کیلو گرم وزن بدنش به ۱۰۰ کالری انرژی در ۲۴ ساعت شبانه روز نیاز دارد و هر ۳۰ سی سی ( یک اونس) از شیر های خشک مقدار ۲۰ کالری انرژی دارد شیر به طور مثال اگر نوزادی ۳ کیلو گرم وزن داشته با شد یعنی در ۲۴ ساعت به ۳۰۰ کالری انرژی نیاز دارد و باید در طی ۲۴ ساعت ۴۵۰ سی سی شیر بخورد که اگر هر ۲ ساعت به شیر بدهیم باید در هر نوبت تقریبا باید ۳۷ سی سی شیر به او داد و اگر هر ۳ساعت شیر دهیم این مقدار حدود ۵۶ سی سی در هر نوبت می باشد.
زمانی که دهان نوزاد باز می باشد سرپستانک مخصوص را داخل دهان شیر خوار قرار دهید. سرپستانک را در مرکز زبان قرار داده و نوکش را زیر قسمت سالم کام برگردانید. نوزاد شروع به مکیدن می کند. به مرور سرپستانک را تا جایی که بزرگترین خط و بیشترین جریان زیر بینی نوزاد است بچرخانید. اگر نوزادتان جریان شیر را نمی تواند تحمل کند بطری را به سمت سرعت آهسته جریان بچرخانید. شما ممکن است مخزن شیر را هر ثانیه یا هر سه مکش فشار دهید. زمانی که نوزاد سرپستانک را بین کام و زبانش فشار می دهد، در قسمتی که بیشترین شیر از سرپستانک خارج شود فشار مداومی ایجاد کنید .
در بطری های هابرمن می توان با افزایش فشار مختصر روی مخزن زمان شیردهی را کوتاه تر کرد.
سر پستانک را در دهان شیر خوار در قسمت خلاف شکاف و به طرف قسمت عقب زبان قرار گیرد زیرا با این روش عمل تخلیه شیر در شیر خوار (فشردن سر پستانک بین زبان و سقف دهان برای خوردن شیر ) را تحریک می کند.وزمانی که شیر از دهان یا بینی نوزاد خارج شد بهتر است شیر دادن را قطع کرده و سرفه و عطسه را تحریک کنید .
زمانی که سر پستانک در دهان نوزاد قرار داده می شود اجازه دهید نوزاد شما به سر شیشه مک بزند و یک زمان کوتاه نفس بکشد . بعد از خوردن هر ۱۵-۳۰ سی سی شیر به کودک استراحت دهید ولی در خلال تغذیه سر پستانک را به طور مکرر خارج نکنید، سعی کنید هر نوبت تغذیه مدت ۴۵ دقیقه یا کمتر طول بکشد در صورتی که شیر خوار بدون حالت خفگی یا آسپیراسیون قادر به تغذیه نیست او را در وضعیت قائم قرار دهید و طبق دستور پزشک او را با یک سرنگ و لوله معده تغذیه نمایید . در موقع شیر دادن بهتر است سر نوزاد را در یک وعده شیر دادن به سمت راست و در وعده دیگر به سمت چپ قرار دهید این عمل سبب می شود ماهیچه های صورت و گردن رشد یکسانی داشته باشد . بعد از هر بار تغذیه میزان ۱۰-۵ سی سی آب به شیر خوار بدهید چون باعث شستشوی مجاری بینی و شکاف شده واز تجمع شیر در شیپور استاش و عفونت گوش میانی جلوگیری می کند .
یا دلمه ها ی شیر را با یک اپلیکاتور سر پنبه ای مرطوب خارج نمایید چون خروج دلمه ها شکاف را تمیز کرده خطر عفونت را کاهش می دهد. بعد از هر بار تغذیه برای جلوگیری از خفگی شیر خوار را در صندلی شیر خوار قرار داده یا در او را در وضعیت خوابیده به سمت راست در حالی که سر تخت ۳۰ درجه بالا باشد،قرار دهید.
فرد تغذیه کننده شیر خوار نباید به علت ترس از تولید صدا توسط کودک سر پستانک را از دهان شیر خوار خارج کند. یکی از موارد توقف فوری تغذیه توجه به پیام های صورت شامل بالا بردن ابروها ،چین انداختن بر روی پیشانی، برگرداندن سرو نفس نکشیدن بعد از ۳-۴ بار مکیدن است. در این حال باید سر پستانک را آرام از دهان خارج کرد و امکان بلع بدون ناراحتی شیر را برای شیر خوار فراهم کرد.
این کودکان به علت بلع مکرر هوا نیاز به آروغ زدن مکرر دارند و ضربه های مکرر به پشت شیر خوار وارد کنید .برای بچه های بسیار کوچک شما مجبورید آنها را به صورت عمودی نگه دارید یک دست جلوی قفسه سینه اش باشد و با دست دیگر به آرامی به پشت شیر خوار بزنید. برای تغذیه همچنین می توان فضای شکاف را با انگشت یا خود پستان پر کرد.
زمانی که شیر از دهان یا بینی نوزاد خارج شد بهتر است شیر دادن را قطع کرده و سرفه و عطسه را تحریک کنید . سر پستانک را در دهان شیر خوار در قسمت خلاف شکاف و به طرف قسمت عقب زبان قرار گیرد زیرا با این روش عمل تخلیه شیر در شیر خوار (فشردن سر پستانک بین زبان و سقف دهان برای خوردن شیر ) را تحریک می کند.
اجازه ندهید یک نوزاد تازه متولد شده در هفته های اول زندگی به مدت طولانی بخوابد. چون مانع تغذیه به موقع او شده و وزن گیری مناسب نخواهد داشت.
در صورتی که کودک تحت عمل ترمیم شکاف لب قرار گرفته تغذیه وی از طریق سرنگ و لوله نرم پلاستیکی که در داخل گونه وی و دور از محل بخیه ها قرار داده می شود انجام شود همچنین در ترمیم شکاف کام از سرنگ یا قاشق سر پهن استفاده کرده و از پستانک استفاده نشود. در کودکان بزرگتر بعد از عمل برای تغذیه مایعات از یک فنجان (نه نی) استفاده شود . نباید از چنگال استفاده شود و می توان از قاشق سر پهن استفاده نمود . رژیم غذایی را بتدریج از کاملا مایع به کاملا جامد برسانیم . تغذیه را با مقادیر پایین و دفعات مکرر شروع کرده و به تدریج افزایش می دهیم در ۳ هفته بعد از عمل کوذک را با مایعات(نوشیدنی های پر کالری ) تغذیه نمایید .
بعد از تغذیه درز بخیه ها ی لب را با محلول سرم فیزیولوژی و یک اپلیکاتور سر پنبه ای تمیز کنید. به منظور مرطوب سازی دهان و جلوگیری از باز شدن بخیه ها در صورت دستور، از پماد آنتی بیوتیک جهت روی بخیه ها استفاده کنید .
در صورت عدم موفقیت در تغذیه نوزاد باپستان و شیشه می توان از گاواژ و یا گاستروستومی استفاده کرد .
غذای کمکی:
شروع غذای کمکی در این شیر خواران مانند سایر شیر خواران می باشد(از ۴ تا ۶ ماهگی)و غذای کمکی باید در حالتی که کودک به طور عمودی قرار گرفته با استفاده از قاشق به کودک داده شود تا احتمال خروج مواد غذایی از بینی کمتر باشد. و هیچگاه غذا را عقب دهان قرار ندهید هم چنین از تکه های تیز غذا و سفت برای کودک استفاده ننمایید.
خصوصیات غذای کمکی مناسب:
۱- با حجم کم دارای انرژی بیشتری باشد تا بتوان به دفعات از آن استفاده کرد.
۲- نرم بوده و هضم آن آسان باشد.
۳- کاملاً پخته باشد و از مواد نیم پخته در آن استفاده نشود.
۴- قابل تهیه به روش ساده، در دسترس، ارزان و متناسب عادات غذایی خانواده باشد.
۵- اصول بهداشتی در تهیه آن رعایت شود و تازه باشد.
اصول زیر راباید درتغذیه تکمیلی رعایت کرد:
۱- قبل از تهیه غذا باید دستها به خوبی با آب و صابون شسته شود و سبزیجات ضدعفونی شده باشد.
۲- قبل از یکسالگی باید تغذیه کمکی بعد از شیرمادر به شیرخوار داده شود ولی در سال دوم زندگی ابتدا غذای کمکی و سپس شیر به وی داده شود.
۳- چون شیرخوار قرار است در خوردن غذا شرکت کند قبل از صرف غذا باید دستهای او هم شسته شود.
۴- همیشه از یک نوع ماده ساده شروع شود و کم کم به مخلوط چند نوع تبدیل گردد.
۵- از یک قاشق مرباخوری شروع شده و به تدریج به میزان آن اضافه شود.
۶- بین اضافه کردن مواد غذایی مختلف۷-۵ روز فاصله باشد تا دستگاه گوارش کودک به ماده غذایی جدید عادت کند و اگر ناسازگاری با یک ماده وجود دارد شناخته شود.
۷- در شروع غذاها باید نسبتاً رقیق باشد و سپس غلظت آنها به تدریج اضافه شود.
۸- بهتر است غذای شیرخوار هر روز بطور تازه تهیه و مصرف گردد و در ظرف در دار در یخچال نگهداری شود.
۹- تنوع در غذای کودک رعایت شود.
۱۰- اضافه کردن یک قاشق مرباخوری روغن مایع ( ترجیحاً روغن زیتون) به سوپ یا پوره شیرخوار به ویژه برای کودکانی که خوب وزن نمی گیرند توصیه می شود.
۱۱- هیچگاه به زور کودک را وادار به تمام کردن غذا نکنید و اجازه بدهید خودش تصمیم بگیرد که چقدر غذا بخورد.
۱۲- همزمان با شروع غذای کمکی، کمی آب جوشیده سرد شده به کودک بدهید تا تشنگی او برطرف شود.
۱۳- قبل از یکسالگی از اضافه کردن نمک و هرگونه چاشنی و ادویه به غذای کودک خودداری کنید.
۱۴- دفعات تغذیه در ۶ ماهگی از ۱ بار شروع و بتدریج به ۳ مرتبه در روز افزایش یابد در ۸ ماهگی به ۴ تا ۵ بار در روز برسد و در ۱۲-۱۱ ماهگی به ۶ بار در روز برسد.
۱۵- از پایان دوازده ماهگی باید کودک غذای سفره خانواده را بخورد و غذای اضافی هم در برنامه او وجود داشته باشد.
۱۶-شروع غذا بهتر است با لعاب برنج و فرنی باشد سپس شیربرنج و حریره بادام و بعد سوپ شروع شود.در تهیه سوپ ابتدا از مواد ساده مثل هویج و جعفری و برنج استفاده می نماییم و کم کم آنرا تغییر می دهیم و از ۸ ماهگی گوشت و حبوبات اضافه می شود. در مورد حبوبات عدس و ماش ترجیح دارد.
۱۷- آب میوه ترجیحاً آب سیب و هویج و انگور می تواند از ماه هفتم، هشتم آغاز شود. ضمناً از انواع میوه جات می توان در منزل کمپوت تهیه کرد و به شیرخوار داد.
تهیه و تنظیم : مریم معروفی ،زهره قضاوی، دکتر مرضیه حسن پور